Сифилис — хроническое венерическое заболевание, вызываемое бледной трепонемой; передается преимущественно половым путем; имеет рецидивирующее течение с характерной периодизацией клинических симптомов.
Этиология. Возбудитель — бледная трепонема. Источник заражения — больной сифилисом человек, особенно имеющий активные проявления свежего сифилиса на коже и слизистых оболочках. Наиболее заразны высыпания с эрозированной (влажной, мокнущей) поверхностью, в отделяемом которых содержится большое количество возбудителя. Основной путь заражения — прямой (обычно половой) контакт с больным. Возможен также так называемый бытовой сифилис (заражение через предметы домашнего обихода и т. п.). При врожденном сифилисе заражение происходит внутриутробно — через сосуды плаценты.
Патогенез. Бледные трепонемы распространяются в организме по лимфатической системе, активно размножаются и периодически током крови заносятся в разные органы и ткани, что вызывает те или иные проявления заболевания. С течением времени число бледных трепонем в организме больного уменьшается, однако реакция тканей на возбудителя становится более бурной (сенсибилизация), что обусловливает изменение клинических симптомов на протяжении болезни. Обычно после заражения наблюдается классическое течение сифилитической инфекции с характерной периодизацией симптомов. Возможно также длительное (многолетнее) бессимптомное течение с развитием в последующем поздних нервных и висцеральных форм заболевания.
Клиническая картина. У нелеченых больных выделяют 4 периода приобретенного сифилиса: инкубационный, первичный, вторичный и третичный. Инкубационный период (от заражения до появления первого клинического симптома — твердого шанкра) длится в среднем 20-40 дней. Возможно как укорочение его (5-7 дней), так и удлинение (3-5 мес).
Первичный период (от появления твердого шанкра до возникновения первого генерализованного высыпания) длится 6-8 нед. Типичны три симптома: твердый шанкр, регионарный лимфаденит и регионарный лимфангит. Твердый шанкр представляет собой эрозию или язву, возникающую на месте внедрения бледных трепонем. При половом заражении твердый шанкр располагается на половых органах (у мужчин чаще на головке полового члена или крайней плоти, у женщин — на половых губах, шейке матки). Для твердого шанкра характерны следующие признаки: небольшие размеры (до мелкой монеты), правильные округлые или овальные очертания, пологие (блюдцеобразные) края, гладкое синюшно-красное дно со скудным отделяемым, плотноэластический (хрящевидный) инфильтрат в основании. Неосложненный твердый шанкр безболезнен, не сопровождается явлениями острого воспаления. Нередки отклонения от описанной клиники. Твердый шанкр может быть очень маленьким или очень крупным (карликовый и гигантский твердый шанкр), дно его может быть покрыто некротической пленкой или коркой (дифтеритический и корковый твердый шанкр). Встречаются множественные (до нескольких десятков) и болезненные (анальные и уретральные) твердые шанкры. Выделяют также атипичные твердые шанкры: индуративный отек (безболезненный плотный отек крайней плоти или половой губы), шанкрам игдалит (плотный отек миндалины) и шанкр-панариций (симулирует гнойный панариций). Твердый шанкр может осложняться вторичной инфекцией с развитием явлений острого воспаления в его окружности. При внедрении фузоспириллезного симбиоза возникает некроз дна и краев (гангренизация твердого шанкра). Повторная гангренизация (фагеденизм), наблюдающаяся обычно у алкоголиков, приводит к значительному разрушению тканей. Регионарный лимфаденит проявляется специфическими изменениями ближайших к твердому шанкру лимфатических узлов (чаще паховых). Он возникает через неделю после появления твердого шанкра и может быть как одно-, так и двусторонним. Лимфатические узлы увеличены неравномерно, подвижны, безболезненны, имеют плотноэластическую консистенцию, никогда не нагнаиваются и не вскрываются, кожа над ними не изменена. Регионарный лимфангит выявляется не всегда. Его обычно обнаруживают у мужчин (при расположении твердого шанкра на половом члене) в виде плотноэлас-тичного подвижного безболезненного подкожного тяжа на спинке и у .корня полового члена. В конце первичного периода развивается специфический полиаденит (умеренное увеличение всех групп лимфатических узлов), иногда возникают нерезкие общие явления (суб-фебрильная температура, общая слабость).
Вторичный период (от первого генерализованного высыпания до появления третичных сифилидов — бугорков или гумм) длится 3-4 года, характеризуется волнообразным течением, обилием и разнообразием клинических симптомов. Могут поражаться все органы и системы, однако основные проявления представлены сыпью на коже и слизистых оболочках (сифилиды вторичного периода). Появление сифилидов обусловлено проникновением в кожу и слизистые оболочки бледных трепонем. Первое генерализованное высыпание, идущее на смену заживающему твердому шанкру, бывает наиболее обильным (вторичный свежий сифилис), ему сопутствует выраженный полиаденит. Сыпь держится несколько недель (реже 2—3 мес), затем исчезает па неопределенное время. Повторные эпизоды высыпаний (вторичный рецидивный сифилис) чередуются с периодами полного отсутствия проявлений (вторичный латентный сифилис). Сыпь при вторичном рецидивном сифилисе менее обильна, склонна к группировке. В первом полугодии ей сопутствует постепенно разрешающийся полиаденит. Сифилиды вторичного периода обычно не сопровождаются субъективными ощущениями. Во вторичном периоде различают 5 групп сифилидов: 1) сифилитическая розеола: бледно-розовые округлые нешелушащиеся пятна различной величины, располагающиеся обычно на туловище; 2) сифилитические папулы: синюшно-красные гладкие округлые узелки различного размера, часто изменяющие свою поверхность в зависимости от локализации — эрозивные на слизистых, омозолелые на ладонях и подошвах, вегетиру-ющие в складках заднего прохода й половых органов — так называемые широкие кондиломы; 3) сифилитические пустулы: различной величины и глубины гнойнич- ки на специфическом плотном основании, превращающиеся в язвы или гнойные корки; 4) сифилитическая плешивость: быстро развивающееся диффузное или мелкоочаговое поредение волос на голове без воспалительных изменений кожи; 5) сифилитическая лейкодерма: пятнистая или кружевная пшопигментация кожи шеи. Часто поражается слизистая оболочка зева, где возникают сифилитические ангины (эритематозная, папулезная и пустулезно-язвенная), отличающиеся от банальных ангин резкими границами, отсутствием островоспалительных явлений, лихорадки и болей. При высыпаниях на голосовых связках отмечается охриплость голоса. В редких случаях наблюдается поражение других органов и систем: диффузные периоститы и остеонери-оститы с ночными болями в костях (обычно голеней), полиартритические синовйтьг с гидрартрозами, диффузные или очаговые гепатиты, нефриты, гастриты с неспецифической симптоматикой, полиневриты и ме-нинговаскулярный сифилис. Во вторичном периоде сифилиса отмечается наибольшее число диагностических ошибок. Сифилитическая розеола в отличие от розеолезной сыпи при тифах и гриппе более обильна, не шелушится, при ней отсутствуют общие явления и характерное поражение других органов, не бывает петехий, имеются сопутствующие сифилиды. При медикаментозных токсико-дермиях в отличие от сифилитической розеолы имеется четкая связь с приемом лекарств, отмечается склонность высыпаний к слиянию и шелушению, выражены субъективные ощущения в виде жжения и зуда, сыпь быстро исчезает с отменой вызвавшего ее препарата. Широкие кондиломы в анальной области отличаются от геморроидальных узлов резкой плотностью, опаловым цветом, отсутствием болей и кровоточивости, непродолжительным существованием.
Диагноз сифилиса подтверждается резко положительными серологическими реакциями (РВ, РИФ, РИБТ).
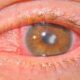
Третичный период сифилиса начинается чаще всего на 3-4-м году болезни и при отсутствии лечения длится до конца жизни больного. Его проявления отличаются наибольшей тяжестью, приводят к неизгладимому обезображиванию внешности, инвалидиза-ции и часто к смерти. В связи с успехами в диагностике и терапии третичный сифилис в настоящее время встречается редко. Основные особенности третичного сифилиса: волнообразное течение с нечастыми рецидивами и многолетними латентными состояниями, множественность отграниченных мощных, склонных к распаду гранулем с продолжительными сроками их существования (месяцы, годы), преимущественная локализация поражений на местах травм, малое число бледных трепонем в ткани и в связи с этим ничтожная контагиоз-ность третичных сифилидов, высокий уровень инфекционной аллергии при низкой напряженности иммунитета, нередко отрицательные классические серологические реакции на сифилис. В третичном периоде может наблюдаться поражение любого органа, но чаще всего происходит поражение кожи, слизистых оболочек и костей. Сифилиды третичного периода представлены дву? мя элементами — бугорками и узлами (гуммами), бугорки обычно в большом, количестве располагаются в толще кожи и имеют вид полушаровидных плотных образований синюшно-красного цвета, гладких, четко отграниченных, величиной с вишневую косточку. Они не дают субъективных ощущений, располагаются обычно группами на любом участке кожи, никогда не сливаются, довольно быстро изъязвляются, а затем заживают, оставляя своеобразные пигментированные по периферии («мозаичные») рубцы. При рецидивах на рубцах новые бугорки никогда не образуются. Сифилитическая гумма представляет собой безболезненный узел в глубине подкожной клетчатки. По мере роста он достигает величины грецкого ореха, приобретает синюшно-красный цвет, полушаровидную форму, плотноэластическую консистенцию, а затем изъязвляется в центре с отделением скудной клейкой жидкости и образованием некротического стержня. Гуммозная язва безболезненна, имеет плотные валико-образные края и правильные очертания, по заживлении она оставляет пигментированный по периферии гладкий или стянутый к центру («звездчатый») рубец. Гуммы единичны, локализуются обычно на голенях и предплечьях (по ходу большеберцовых и лучевых костей), реже на голове. Их появление обычно провоцируется механической травмой. Гуммы могут осложняться вторичной инфекцией, иногда поражается подлежащая кость. Поражение слизистых оболочек представлено гуммозными изменениями с аналогичным описанному течением. Чаще всего гуммы локализуются на слизистой оболочке носа и зева, реже на языке. Они часто иррадиируют в подлежащую ткань, приводя к нарушению фонации, глотания, дыхания, разрушению костной части носовой перегородки с последующим формированием седловидного носа. Поражения других органов и систем в третичном периоде сифилиса описаны в соответствующих разделах. При врожденном сифилисе заражение происходит внутриутробно от больной матери. Бледные трепонемы проникают в организм плода из пораженной плаценты через пупочную вену или лимфатические щели пуповины. Поражение плода сифилисом чаще происходит в первые три года болезни матери, оно может нарушать течение беременности и приводить к поздним выкидышам, мертворождениям и преждевременным родам. Различают ранний (до 4 лет) и поздний (после 4 лет) врожденный сифилис. Ранний врожденный сифилис дополнительно подразделяют на сифилис плода, врожденный сифилис грудного (до 1 года) и раннего детского возраста (от 1 года до 4 лет). Каждый из периодов и подпериодов имеет свои клинические особенности. Сифилис плода, развивающийся обычно с 5-го месяца беременности, характеризуется преимущественным поражением внутренних органов и костной системы в виде их диффузной воспалительной мелкоклеточной инфильтрации с последующим разрастанием соединительной ткани, что может серьезно нарушать функции соответствующих органов и приводить к гибели плода. Чаще всего поражаются печень, селезенка и трубчатые кости. Врожденный сифилис грудного возраста наряду с общими дистрофическими и лихорадочными симптомами, висцеральными и костными поражениями (гепатит, нефрит, пневмония, остеохондриты и др.) дает весьма обильную и разнообразную сыпь на коже и слизистых оболочках, во многом сходную с сифилидами вторичного периода (различные разновидности сифилитических розеол, папул и пустул). Отдельные сифилиды у грудных детей имеют свои особенности. Папулы даже на коже часто имеют эрозивную, мокнущую поверхность. Папулы в окружности рта сливаются в сплошные экссудативные бляшки, испещренные глубокими радиальными трещинами (диффузные инфильтрации Гохзингера), оставляющими впоследствии характерные лучистые рубцы на коже губ, шеи и подбородка (радиальные рубцы Робинсона —Фурнье). Эрозивные папулы на слизистой оболочке носа приводят к образованию корок, препятствующих носовому дыханию, в связи с чем ребенок не может сосать грудь («сифилитический насморк»). Крупные пустулезные высыпания на ладонях, подошвах и других участках конечностей характеризуют сифилитическую пузырчатку. В метафизарных участках трубчатых костей часто возникают остеохондриты, нередко заканчивающиеся патологическими переломами (псевдопаралич Парро). Врожденный сифилис раннего детского возраста характеризуется преимущественным поражением кожи, слизистых оболочек и костей. Высыпания менее обильны, локализованы, сходны с таковыми при вторичном рецидивном сифилисе (часто встречаются широкие кондиломы, сифилитическая алопеция). Поздний врожденный сифилис чаще проявляется в возрасте 5—17 лет. Его основные симптомы сходны с проявлениями третичного сифилиса. На коже и слизистых оболочках возникают бугорковые и гуммозные изменения. Однако в отличие от третичного сифилиса при позднем врожденном сифилисе имеется совокупность стойких признаков, являющихся результатом приступов сифилиса в грудном возрасте или появляющихся позднее в результате влияния сифилитической инфекции на развивающуюся костную систему и некоторые другие органы. Различают безусловные и вероятные признаки позднего врожденного сифилиса. К безусловным (патогномоничным) признакам позднего врожденного сифилиса относится только «триада Гетчинсона»: гетчинсоновы зубы (бочкообразные верхние средние резцы с выемкой по свободному краю), паренхиматозный кератит и лабиринтная глухота. Они нередко встречаются одновременно. Вероятные признаки хотя и характерны для позднего врожденного сифилиса, но могут встречаться и при других болезнях, поэтому они имеют значение лишь в совокупности диагностических симптомов. Основные среди них: «саблевидные голени», «готическое небо», утолщение грудинного конца ключицы (симптом Авситидийскрго), радиальные рубцы Робинсона — Фурнье, различные зубные дистрофии (дйастема, макро-или микродентия, гипоплазия клыков и др.).
Диагноз сифилиса основывается на клинических проявлениях, результатах конфронтации (обследование предполагаемого источника), обязательном лабораторном исследовании (обнаружение бледных трепонем, положительные серологические реакции). Субстратом для исследований на бледные трепонемы служат отделяемое твердого шанкра, эрозивных и мокнущих папул и содержимое пустулезных сифили-дов. Реакция Вассермана (РВ, RW) положительная у всех больных во второй половине первичного периода и в течение всего вторичного. При третичном периоде она отрицательная примерно у трети больных. Более точны и специфичны реакция иммунофлюоресценции (РИФ), которая положительна во всех трех периодах, и реакция иммобилизации бледных трепонем (РИБТ), положительная во вторичном и третичном периодах. Повторные положительные серологические реакции при отсутствии клинических проявлений позволяют поставить диагноз латентного сифилиса. При подозрении, на третичный или врожденный сифилис больные подлежат тщательному обследованию.
Лечение. Применяют антибиотики (пенициллин, бициллин-3, бициллин-5, эритромицин), иногда в сочетании с препаратами висмута (бийохинол, бис-моверол). Препараты применяют беспрерывно (перманентно) или отдельными курсами. Количество и продолжительность лечения, разовые и курсовые дозы зависят от стадии сифилиса, массы тела больного, наличия сопутствующих заболеваний. Применяют также неспецифическую терапию (пирогенные вещества, витамины, биогенные стимуляторы, иммуномодулято-ры), особенно при вторичном рецидивном и латентном сифилисе. Лечение начинают в стационаре. По окончании лечения все больные подлежат длительному наблюдению (от 1 года до 5 лет), по завершении которого они проходят тщательное обследование, а затем снимаются с учета.
Профилактика сифилиса предусматривает комплекс общественных и индивидуальных мероприятий. Среди мер общественной профилактики основное значение имеют госпитализация всех больных с активными проявлениями болезни, строгий контроль за больными до снятия с учета, активное выявление источников заражения, обследование контактов, профилактические осмотры, исследование крови беременных и всех стационарных больных на реакцию Вассермана, санитарно-просветительная работа, организация пунктов индивидуальной профилактики при вендиспансерах. Меры индивидуальной профилактики: половое воздержание до вступления в брак, недопустимость беспорядочной половой жизни и внебрачных половых связей, при случайных половых связях пользование мужским презервативом и последующее обмывание половых органов теплой водой с мылом, посещение пункта индивидуальной профилактики в первые часы после подозрительного полового контакта.








You must be logged in to post a comment Login